Сахарный диабет
Сахарный диабет – эндокринно-обменное заболевание, связанное с дефицитом инсулина в организме, обусловленное нарушением всех видов обмена веществ с преимущественным нарушением углеводного обмена, а также других нарушений обмена веществ.
Этиология и патогенез
В соответствии с этиологическими факторами по данным ВОЗ существует следующая классификация видов этого заболевания.
1. Сахарный диабет I типа (деструкция В-кле-ток, обычно приводящая к абсолютной инсулиновой недостаточности):
– аутоиммунный;
– идиопатический.
2. Сахарный диабет II типа.
3. Другие специфические типы диабета:
– генетические дефекты В-клеточной функции;
– генетические дефекты в действии инсулина;
– эндокринопатии;
– инфекции;
– необычные формы инсулино-опосредственного диабета.
4. Другие генетические синдромы, иногда сочетающиеся с диабетом.
5. Гестационный сахарный диабет.
В развитии сахарного диабета участвует две группы факторов – внешние и внутренние.
К факторам риска диабета I типа относятся вирусная инфекция, действие токсических веществ, высокий уровень мочевой кислоты в крови и наследственная предрасположенность. Для этого заболевания характерным является наследственная предрасположенность.
В тех случаях, когда уменьшено количество В-клеток, а их деструкция вызывается иммунными или аутоиммунными процессами, сахарный диабет считается аутоиммунным. При этой патологии нарушается антивирусный иммунитет. К группе риска относятся:
– монозиготные близнецы, если у одного из них диагностирован сахарный диабет I типа;
– лица I степени родства с большим инсулинозависимым диабетом;
– матери, родившие детей с массой тела более 4,5 кг;
– лица, страдающие ожирением.
Развитие инсулинозависимого диабета сопровождается пониженной резистентностью клеточных рецепторов к инсулину, при этом отмечается дефект секреции последнего с развитием резистентности к нему.
К сахарному диабету II типа относятся нарушения углеводного обмена, сопровождающиеся выраженной инсулинорезистентностью, с дефектом секреции инсулина или преимущественным ее нарушением и умеренной инсулинорезистентностью. При этом типе заболевания нарушается антивирусный иммунитет. Сахарный диабет I и II типов протекает одинаково, в обоих случаях имеет место дефицит инсулина, который приводит к нарушениям всех видов обмена веществ в организме.
В развитии сахарного диабета различают следующие стадии:
– I стадия – наличие генетической предрасположенности;
– II стадия – повреждающее воздействие на В-клетки;
– III стадия – аутоиммунный процесс с появлением антител к островковым клеткам и инсулину, активацией Т-клеток и деструкцией В-клеток;
– IV стадия – снижение I фазы секреции инсулина индуцированной глюкозой;
– V стадия – развитие сахарного диабета с частично сохраненной функцией продуцирования инсулина поджелудочной железой.
– VI стадия – полная деструкция В-клеток. Клинические формы диабета различаются в зависимости от его причины: аутоиммунная, вирусиндуцированная, комбинированная и постепенно прогрессирующая формы.
Для аутоиммунной формы характерно наличие антител к антигенам островков поджелудочной железы. Она возникает у женщин в любом возрасте (чаще в пожилом) и сочетается с другими эндокринными нарушениями.
Вирусиндуцированная форма сахарного диабета I типа: антитела к антигенам островков поджелудочной железы непостоянны и исчезают через 1 год после начала болезни. Заболевание встречается у людей моложе 30 лет. У этой группы больных быстро появляются антитела к вводимому инсулину.
Комбинированная форма инсулинозависимого диабета характеризуется поражением В-клеток поджелудочной железы. Заболевание развивается в молодом возрасте.
При прогрессирующей форме сахарного диабета I типа в первые 2–3 года происходит компенсация за счет диеты и пероральных препаратов, в дальнейшем необходима инсулинотерапия.
При инсулиннезависимом диабете II типа факторами риска могут быть:
– ожирение;
– атеросклероз;
– ишемическая болезнь сердца;
– диспротеинемия;
– несбалансированное питание;
– наследственная предрасположенность.
Для сахарного диабета II типа гиперинсулинемия связана с нарушением секреции инсулина под воздействием гормонов пищеварительного тракта – холецистокинина, секретина, гастрина, инсулинотропного пектина.
Основные клинические симптомы
Основными характерными симптомами являются жажда, полиурия, похудание и слабость. Сахарный диабет I и II типов имеют значительные различия по своему происхождению и развитию.
Инсулинозависимый диабет
Заболевание развивается остро в возрасте до 25 лет, часто после вирусных инфекций и среди подростков в период полового созревания.
При этом типе диабета появляются сухость во рту, жажда, полиурия, никтурия, быстрая утомляемость и общая слабость, а также повышенный аппетит на фоне снижения массы тела. При этом полиурия связана с повышенной гипергликемией, что приводит к потере жидкости и дефициту калия и натрия.
Повышение секреции глюкозы – главного энергетического материала – вызывает снижение массы тела.
У 25 % больных сахарным диабетом отмечается кетоацидоз, может также развиться прекома или кома. Во всех случаях коматозного состояния необходимо определить уровень сахара в крови и моче, а также содержание ацетона в моче.
Инсулиннезависимый диабет
Заболевание развивается постепенно, часто в течение нескольких месяцев, характеризуется вначале отсутствием характерных симптомов.
Часто первыми симптомами являются кожный зуд, фурункулез, нарушение зрения, катаракта, импотенция и ожирение с отложением жира в верхней половине туловища (лицо, шея, грудная клетка и живот).
Клинически различают легкую, среднюю и тяжелую степени сложности течения заболевания. Для оценки степени тяжести учитываются уровень гликемии и диабетические осложнения.
При легкой степени отсутствует кетоацидоз и проводится компенсация диетой. К возможным осложнениям относятся ретинопатия.
В случае средней тяжести заболевания появляются склонность к кетоацидозу и микроангиопатия. Гликемия натощак составляет выше 12 ммоль/л. Диета и сахарсодержащие препараты дают компенсацию симптомов заболевания. Обычно дозировка инсулина не превышает 60 ЕД в сутки.
При тяжелой степени отмечаются кетоацидоз и склонность к гипогликемии. Натощак содержание сахара превышает 12,2 ммоль/л. Компенсация процесса происходит при введении инсулина в дозировке более 60 ЕД в сутки. Отмечаются отклонения в работе всех органов и систем. Развивается ранний атеросклероз, который сопровождается ишемической болезнью сердца, инфарктом миокарда и нарушением мозгового кровообращения, могут также присоединяться и тяжелые инфекции. У детей эта степень приводит к задержке нервно-психического развития.
Осложнениями диабета могут быть интеркуррентные заболевания и сосудистые поражения, которые проявляются ангиопатиями, ретинопатиями, нефропатиями и нейропатиями.
Диагностика
Для постановки диагноза важны следующие показатели:
– нормальное содержание глюкозы натощак в плазме крови составляет до 6,1 ммоль/л (119 мг/дл);
– нарушение гликемии натощак характеризуется содержанием глюкозы в плазме крови натощак от 6,1 ммоль/л (119 мг/дл) до 7 ммоль/л (126 мг/дл);
– гликемия в плазме крови натощак составляет более 7 ммоль/л (126 мг/дл).
Диагноз подтверждается после повторного определения глюкозы в крови, а также при повышении уровня глюкозы в плазме крови натощак более 7 ммоль/л и в капиллярной крови более 6,1 ммоль/л (119 мг/дл).
Для диагностики важно определение содержания инсулина, проинсулина, С-пептида в сыворотке крови и гликозурии, а также фруктозамина и гликозилированного гемоглобина. Уровень последнего в 2–3 раза превышает показатели здоровых людей.
Диагноз «сахарный диабет» является достоверным при наличии следующих симптомов и показателей:
– полиурия;
– полидипсия;
– потеря массы тела;
– гликемия в плазме крови более 7 ммоль/л;
– показатели гликемии более 11 ммоль/л после нагрузки (75 г глюкозы перорально).
Для выявления доклинических нарушений углеводного обмена применяется глюкозотолерантный тест. Он проводится при неясном диагнозе, если имеются сомнительные результаты глюкозы крови натощак, случайно выявлена глюкозурия или на фоне нормального уровня глюкозы отмечаются симптомы сахарного диабета.
Тест на толерантность к глюкозе проводится следующим образом:
– на 3 дня назначается обычное питание с суточным содержанием углеводов 250 г;
– утром у больного берут кровь из пальца для определения глюкозы, после этого дают выпить раствор, содержащий 75 г глюкозы в 200 мл воды или чая с лимоном;
– кровь берут из пальца через 60 и 120 минут после этого для определения нагрузки;
– на основании полученных данных выстраивается кривая, по вертикали откладывают концентрацию сахара ммоль/л, а по горизонтали время (минуты).
Уровень глюкозы при проведении теста составляет:
– натощак – 3,9–5,8;
– через 30 минут – 6,1–9,4;
– через 60 минут – 6,7–9,4;
– через 90 минут – 5,6–7,8;
– через 120 минут – 3–6,7.
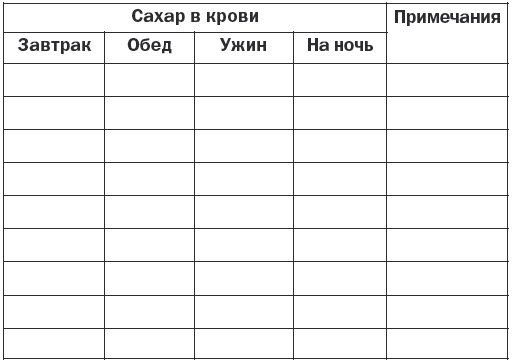
Для подбора лечения больным сахарным диабетом проводят гликемические и глюкозурические профили с исследованием уровня глюкозы каждые 3 часа. Основным при этом является определение дозировки инсулина и степени питания больного для устранения риска развития гипогликемических состояний. Для этого выполняется исследование содержания глюкозы в крови в течение дня.
Первый анализ проводится перед завтраком, затем через 90 минут после этого, перед обедом, через 90 минут после него, перед ужином и через 90 минут после этого. Последнее исследование проводится перед сном. Кроме того, необходимо исследование кетоновых тел и глюкозурии. В норме содержание сахара в моче составляет до 0,83 ммоль/л, а при сахарном диабете оно значительно выше. Наличие кетоновых тел указывает на тяжелое течение заболевания. Об этом также свидетельствуют ацетон в моче и снижение РН крови, что может являться признаком развития диабетической комы.
Определение С-пептида позволяет оценить состояние В-клеток, в норме его содержание в сыворотке крови составляет 0,1–1,22 ммоль/л. При инсулиннезависимом сахарном диабете этот показатель остается нормальным, а при инсулинозависимом его базальный уровень не определяется.
Кроме того, определяются аутоантитела к островковым клеткам и глутаматдекарбоксилазе.
Лечение
Основным в лечении являются диетотерапия и прием препаратов, нормализующих уровень сахара в крови. Всем больным назначается стол № 9, предусматривающий снижение энергетической ценности питания за счет легкоусвояемых углеводов и животных жиров, с содержанием белка, соответствующим физиологическим нормам.
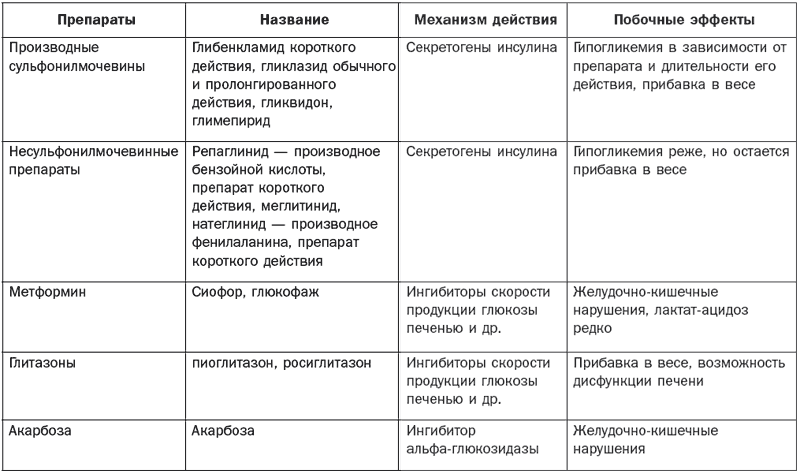
Для медикаментозного лечения назначаются сахаропонижающие препараты (табл. 3):
– инсулин и его аналоги;
– таблетированные сахаросодержащие препараты;
– сахаропонижающие лекарственные растения. Инсулин и его аналоги назначаются больным с сахарным диабетом I типа, беременным или кормящим женщинам (независимо от типа диабета); больным с диабетом перед оперативным вмешательством или с тяжелыми формами заболевания.
Инсулинотерапия
Для лечения диабета I типа применяются:
– инсулин короткого действия, который действует 6–8 часов и вводится подкожно, внутримышечно;
– инсулин средней продолжительности действия, который действует до 14–18 часов и вводится подкожно или внутримышечно;
– инсулин длительного действия, который действует до 30 часов.
В последнее время были разработаны новые препараты белкового высокомолекулярного действия.
Назначаются следующие режимы инсулинотерапии:
– инсулин короткого действия и средней продолжительности перед завтраком и ужином;
– инсулин короткого действия перед завтраком, обедом и ужином, инсулин средней продолжительности перед завтраком и ужином;
– инсулин короткого действия перед завтраком, обедом и ужином, инсулин средней продолжительности действия на ночь в 22 часа.
Коррекция инсулина проводится после измерения уровня глюкозы в крови.
Сегодня не существует альтернативы для терапии инсулином. Это заместительная терапия, без которой жизнь больного невозможна, так как диабет I типа является следствием абсолютного дефицита собственного повреждения В-клеток поджелудочной железы. В последнее время применяются 2 вида инсулинотерапии – традиционная и интенсифицированная. При сахарном диабете I типа оптимальным является применение препаратов, которые позволяют имитировать физиологическую секрецию инсулина с постоянным базальным уровнем гормона в крови и пиками его концентрации в ответ на пищевую нагрузку. Поддержание гликемии на нормальном уровне обеспечивает профилактику поздних осложнений сахарного диабета.
Таблица 3
Современные сахаропонижающие препараты
Адекватной считается гликемия натощак и перед едой 5,1–6,5 ммоль/л, через 2 часа после еды – 7,6–9 ммоль/л, перед сном – 6–7,5 ммоль/л, а HbA1c – 6,1–7,5 %.
Интенсифицированной (интенсивной) инсулинотерапией называется такой режим введения инсулина, который предполагает 4–5 инъекций инсулина в день и частые измерения глюкозы в крови самим пациентом с коррекцией дозы инсулина. Таким образом, достигается контроль над диабетом I типа.
Лечение диабета II типа
Так как в основе этого заболевания лежат как нарушения функции инсулиносекретирующих островков поджелудочной железы, так и снижение чувствительности периферических тканей к инсулину или инсулинорезистентности, в результате этого уровень сахара крови повышается выше нормальных показателей.
Основной терапевтической целью для больных сахарным диабетом II типа является снижение гликозилированного гемоглобина (HbA1c) до уровня ниже 6,5 %, для чего необходимо поддерживать уровень глюкозы натощак на уровне 5,5 ммоль/л, а через 2 часа после еды – ниже 7,5 ммоль/л.
Лечение сахарного диабета II типа включает в себя диету, дозированную физическую нагрузку, обучение больных самоконтролю диабета и медикаментозную терапию.
Для лечения диабета II типа применяются следующие препараты:
– средства, влияющие на снижение всасывания углеводов в желудочно-кишечный тракт (акарбоза и др.);
– бигуаниды (метформин);
– средства, стимулирующие секрецию инсулина, препараты сульфонилмочевины (глибенкламид, гликлазид, гликвидон и препараты III поколения – глимепирид);
– препараты короткого действия (глинизиды). Применяются также моноинсулинотерапия либо комбинированная терапия, которая заключается в назначении пероральных сахаропонижающих препаратов и проведении инсулинотерапии. Качественный контроль над заболеванием обеспечивается путем специальных приборов – дозаторов. Они применяются с 1980-х годов, но в настоящее время используются совершенно новые приборы, которые предназначены для самостоятельного использования в качестве средств для введения пенициллина (шприцы-ручки). Но в настоящее время, особенно у тяжелых больных, начали применять постоянное введение инсулина помповым методом. Уколы заменяются постоянным введением инсулина, причем в тех дозировках, которые нужны в данный момент. Скорость его введения можно регулировать самостоятельно. Этим отличаются современные помповые аппараты, которые максимально достоверно имитируют работу поджелудочной железы, а заместительная терапия становится похожей на природную секрецию инсулина. В помпе используются препараты инсулина короткого действия. Она является надежным помощником в компенсации заболевания для детей и подростков с тяжелой формой сахарного диабета. Для перехода на помповую терапию госпитализация не требуется, все лечебные манипуляции проводятся в поликлинике. Однако установка помпы требует от врача специальных навыков и умения, а для грамотного ее использования необходимо специальное обучение.
С помощью помпового введения инсулина производится 4 варианта введения инсулина, имеется возможность программирования сразу 5 основных базальных программ, минимальная дозировка инсулина составляет 6,1 ЕД в час, временное повышение и понижение подачи инсулина.
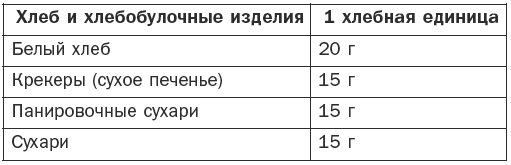
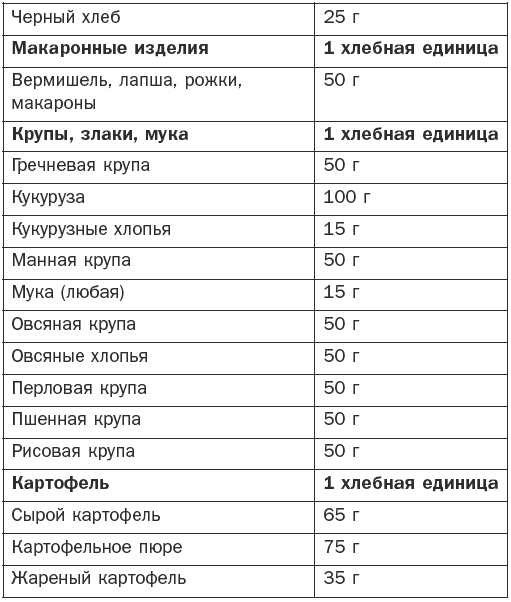
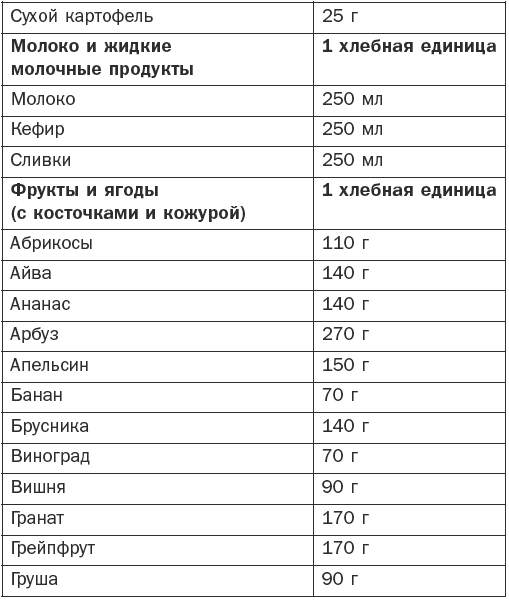
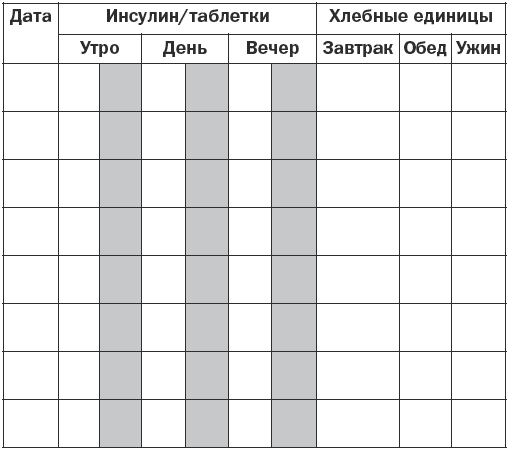
Больным сахарным диабетом, получающим инсулин, следует подсчитывать количество углеводов в своей пище. Для этого существует система хлебных единиц (ХЕ). За 1 хлебную единицу принимается такое количество продукта, в котором содержится 10–12 г углеводов (табл. 4).
Таблица 4
Количество продукта, соответствующее 1 ХЕ


Питание при избыточном весе
Применяется низкокалорийная диета, основными принципами которой являются:
– ограничение жиров, сахара и алкоголя;
– умеренное ограничение пищи, богатой белками или углеводами;
– свободное употребление пищи богатой растительными волокнами, бедной питательными веществами.
В организме 1 г белка обеспечивает выработку 4 ккал, 1 г углеводов – 4 ккал, 1 г жира – 9 ккал.
Все продукты делятся на следующие группы: 1. Продукты, которые употребляются без ограничений: капуста, огурцы, салат, перец, кабачок, баклажаны, свекла, морковь, стручковая фасоль, редис, редька, репа, зеленый горошек (молодой), шпинат, щавель, грибы, чай, кофе без сахара и сливок, минеральная вода, напитки на сахарозаменителях. Овощи можно употреблять в сыром, отварном или запеченном виде. Использование жиров (масла, майонеза, сметаны) в приготовлении овощных блюд должно быть минимальным.
2. Продукты, которые следует употреблять в умеренном количестве: нежирные мясо и рыба, молоко и кисломолочные продукты (нежирные), сыры менее 30 %-ной жирности, творог менее 5 %-ной жирности, картофель, кукуруза, зрелые зерна бобовых (горох, фасоль, чечевица), крупы, макаронные изделия, хлеб и хлебобулочные изделия (но не сдобные), фрукты, яйца.
3. Продукты, которые необходимо исключить или максимально ограничить: сливочное, растительное масло, сало, сметана, сливки, сыры более 30 %-ной жирности, творог более 5 %-ной жирности, майонез, жирное мясо, копчености, колбасные изделия, жирная рыба, кожа птицы, консервы мясные, рыбные и растительные в масле, орехи, семечки, сахар, мед, варенье, джемы, конфеты, шоколад, пирожные, торты и другие кондитерские изделия, печенье, изделия из сдобного теста, мороженое, сладкие и алкогольные напитки.
Каждый больной должен вести дневник самоконтроля по определенной схеме (табл. 5):
Таблица 5
Схематический дневник самоконтроля и показатели содержания сахара в крови
HbA1c ___________ % (норма ___________%) Дата ______________
Вес тела _________ кг Дата __________________
Все это дает возможность корректировать лечение и улучшать качество жизни человека, страдающего диабетом.
Диабетические комы
В зависимости от причины комы при сахарном диабете делят на:
– кетоацидотическую (гипергликемическую);
– гиперосмолярную;
– лактатацидотическую;
– гипогликемическую.
Каждая из них имеет свои особенности.
Кетоацидотическая кома. Она является осложнением сахарного диабета I типа. Причины развития этого вида комы могут быть следующими:
– поздно начатое лечение;
– неправильное лечение;
– нарушение диетического режима;
– острые инфекции;
– травмы;
– операции;
– беременность и др.
Кома является результатом отравления организма кетоновыми телами, обезвоживания и сдвига кислотно-щелочного равновесия в сторону ацидоза.
Обычно начало развития комы возникает постепенно в виде первичных симптомов прекоматозного состояния, когда наблюдаются сильная жажда, полиурия, головная боль и отсутствие аппетита. В случае наступления коматозного состояния появляются резкая заторможенность, ступор, резкое снижение сухожильных рефлексов, дыхание типа Куссмауля и резкий запах ацетона изо рта. Кожа сухая, бледная, пульс частый, слабый, артериальное давление низкое. Иногда появляются симптомы острого живота.
Неотложные мероприятия при кетоацидотической коме должны быть направлены на ликвидацию инсулиновой недостаточности, восстановление вводно-электролитного обмена и устранение причины, вызвавшей кому. Срочно производятся анализы на кетонемию, гликемию и ацетонурию, а также другие исследования.
Лечение начинается с физиологических, малых доз препарата. Различают постоянное внутривенное введение и частые внутримышечные введения. В первом случае инсулин вводится со скоростью 6–10 ЕД/ч в изотоническом растворе под контролем снижения гликемии. Затем введение уменьшают до 2–4 ЕД/ч с таким расчетом, чтобы гликемия оставалась на уровне 8,3–11,1 ммоль/ч до нормализации pH крови, затем выполняют подкожное введение по 12 ЕД каждые 4 часа или 4–6 ЕД каждые 2 часа.
Во втором случае производят частые внутримышечные введения. Лечение начинают с 6–8 ЕД до снижения гликемии.
Для восстановления вводно-солевого обмена вводится 1 л 0,9 %-ного раствора хлорида натрия в 1-й час, затем 4 раза по 600 мл каждый час, а после этого по 0,3–0,5 л каждый час. В первые 12 часов лечения общее количество введенного средства составляет 5–6 л.
Кроме того, производится коррекция водно-электролитного обмена и выполняется введение 2500 ЕД гепарина через 7–8 часов.
Гиперосмолярная кома. Она возникает при сахарном диабете II типа у пожилых людей. Возникает высокая гипергликемия выше 55 ммоль/л, при резкой гиперосмолярности крови и обезвоживания организма. Восстановление электролитного обмена производится путем внутривенного введения 0,9 %-ного раствора хлорида натрия по приведенной выше схеме. Дозировка назначаемого инсулина в 2 раза меньше, чем при кетоацидотической коме.
Лактатацидотическая кома. Она связана с накоплением в организме молочной кислоты, которая приводит к развитию ацидоза. В этот период нарушается возбудимость миокарда, появляется брадикардия, уменьшается сердечный выброс, а также блокируются адренергические рецепторы сердца и сосудов.
Неотложная помощь заключается в принятии мер по коррекции уровня сахара и ацидоза. Инсулин вводится по 2–3 ЕД/ч в 0,9 %-ном растворе хлорида натрия. Назначают также до 1–2 л 2,5 %-ного раствора бикарбоната натрия в сутки внутривенно капельно под контролем pH крови. Кроме того, проводятся симптоматические мероприятия в зависимости от выраженных симптомов.
Гипогликемическая кома. Она представляет собой гипогликемию, возникающую при передозировке инсулина, нарушениях режима питания, интенсивной физической нагрузке или психической травме. Дефицит глюкозы вызывает внезапное голодание мозговых клеток, которое приводит сначала к функциональным, а затем к органическим изменениям мозговых клеток центральной нервной системы.
Часто для устранения гипогликемии достаточно съесть немного сахара или ломтик белого хлеба. Но если уровень сахара ниже 3,88 ммоль/л, кома может быстро развиться (в течение нескольких минут). Обычно во время комы имеют место влажные кожные покровы, повышение тонуса мышц, может появиться судорожный синдром, зрачки при этом расширены, а тонус глазных яблок нормален. В моче отсутствует сахар, а реакция на ацетон отрицательная.
Неотложная помощь: внутривенно струйно вводят 40–80 мл 40 %-ного раствора глюкозы. Если сознание больного не возвращается, ее вводят повторно и переходят на внутривенное капельное введение 5 %-ного раствора глюкозы. Кроме того, вводят до 60 мг преднизолона, 100 мг кокарбоксилазы и 4–5 мл 5 %-ного раствора аскорбиновой кислоты. Гликемия поддерживается на уровне 8,3–13 ммоль/л.
При слабо выраженной гликемии для предупреждения комы больному дают 10–15 г глюкозы, сахара или 100–150 мл сладкого напитка.
При гликемии средней степени принимают 15–20 г глюкозы или сахара, 15–20 г сложных углеводов в виде хлеба, печенья или каши.
Назначается питание 6 раз в день, а при введении инсулина перед ужином больному дают питание в 1–2 хлебные единицы.
При диабетической коме назначается специальное питание. При внутривенном введении глюкозы и инсулина не дают пить. После выведения из комы назначается диета, состоящая из углеводов (каши, картофель, мучные изделия, фрукты, овощи и различные блюда из них). Затем в рацион включаются продукты, содержащие животный белок (творог, кефир, нежирная рыба и яичный белок). Жиров должно быть не более 30–40 г.
Осложнения при сахарном диабете
К хроническим диабетическим осложнениям относятся характерные поражения глаз, ног и почек. Они возникают при недостаточно адекватном лечении и приводят к нарушениям функции пораженного органа и необратимым изменениям в нем. Наиболее распространенным осложнением является диабетическая полинейропатия, которая обнаруживается почти у всех больных. Для ее предупреждения необходимо поддерживать нормальный сахар крови. Чаще всего встречается сенсорно-моторная периферическая нейропатия. Основные ее симптомы: снижение болевой, тактильной, температурной и вибрационной чувствительности по типу «носков» и «перчаток». В случае прогрессирования поражения боль нарастает, носит жгучий характер и усиливается при соприкосновении с бельем. Часто эти ощущения сопровождаются депрессией, нарушением сна и аппетита, иногда резким истощением. Для полинейропатических болей характерно их стихание при физической нагрузке. Эти явления распространяются из дистальных отделов ног к проксимальным, затем вовлекаются в процесс и руки. У больного развивается специфическая походка, ослабляются сухожильные рефлексы, кроме того, нарушается координация движений, возникает сенсорная атаксия. Из-за поражения нервных волокон изменяется стенка сосудов, возникают поражения суставов.
Таблица 6
Наиболее частые проявления автономных нейропатий
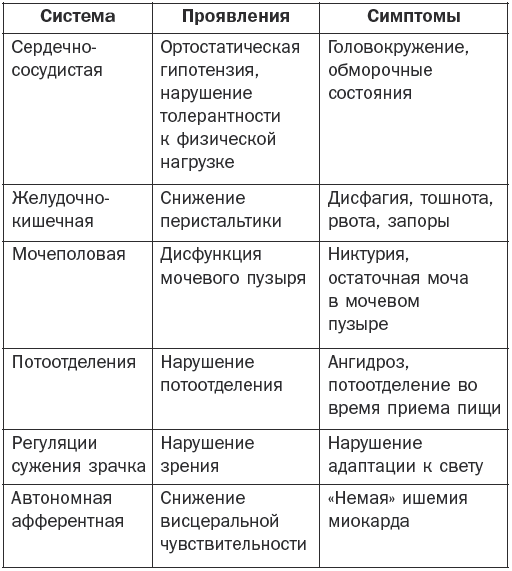
Помимо сенсорной, при диабете II типа возникает автономная нейропатия, когда нарушаются функции жизненно важных органов (табл. 6).
Наиболее опасной является кардиальная автономная нейропатия, которая может проявляться безболевым инфарктом миокарда и синдромом внезапной смерти. Кроме того, может возникнуть поражение периферических автономных нервных волокон, которое приводит к атрофическим изменениям кожи нижних конечностей, нарушению микроциркуляции, остеоартропатии и развитию диабетической стопы и последующей ампутацией.
Рубрики